علاج القدم السكري بالأشعة التداخلية: هل يمكن إنقاذ القدم من البتر دون جراحة ؟
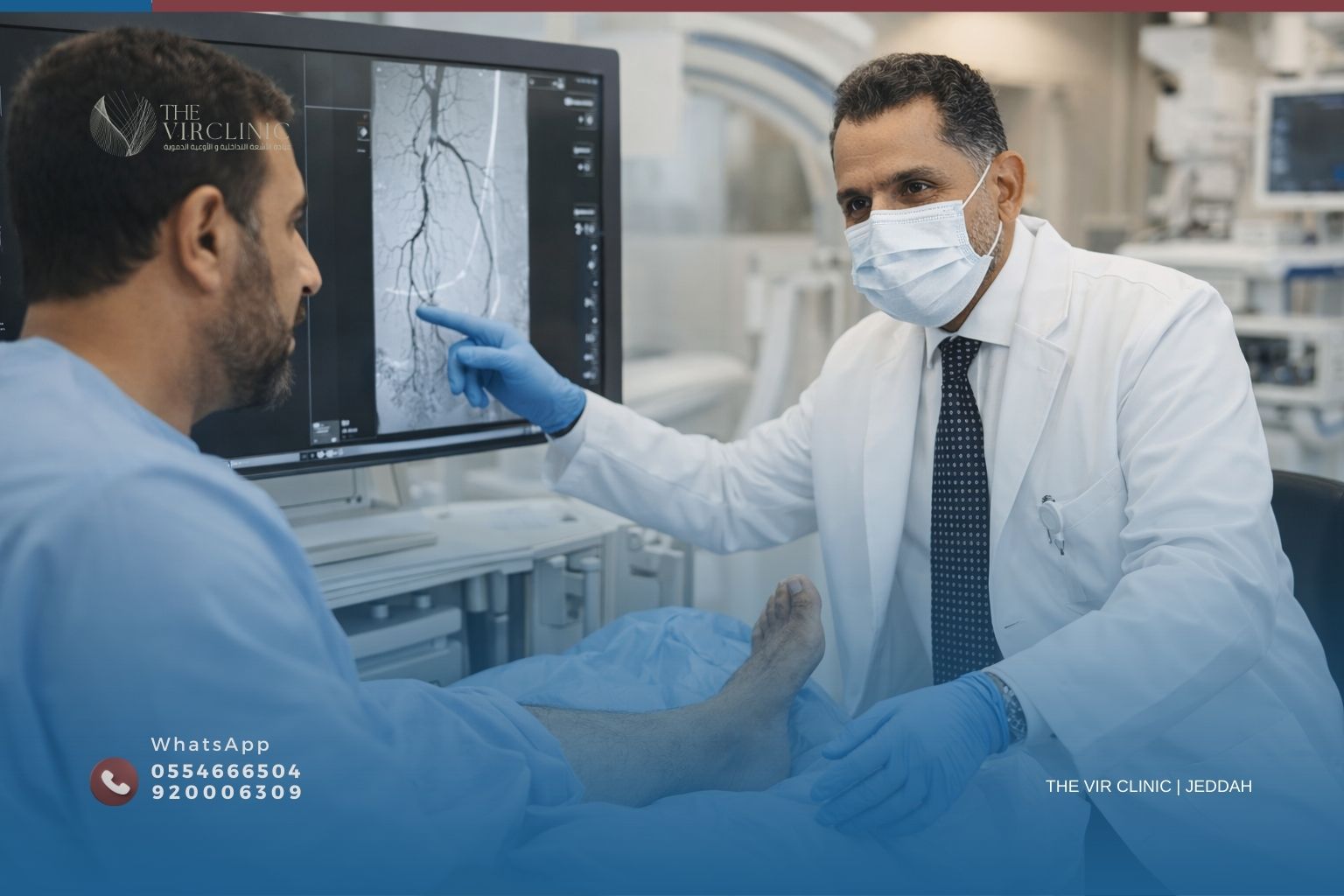
حين يُخبَر مريض بأن قدمه السكرية وصلت لمرحلة تستلزم التدخل — وربما البتر — يُصيبه هلع حقيقي. أفهم هذا القلق تماماً. أنا د. وليد أسعد، استشاري الأشعة التداخلية والأوعية الدموية في عيادة نخبة الأشعة التداخلية بجدة، وعملي اليومي يتمحور حول إنقاذ هذه الأقدام. في أغلب الحالات يكون ذلك ممكناً بقسطرة دقيقة وبالون صغير يُعيد فتح الشريان المسدود.
القدم السكري ليست مجرد جرح لا يلتئم. هي حالة معقدة تشترك في تكوّنها ثلاثة عوامل: اعتلال الأعصاب الذي يُلغي الإحساس بالألم، وقصور الأوعية الدموية الطرفية الذي يُجفّف القدم من الدم والأكسجين، وضعف الجهاز المناعي الذي يعجز عن مواجهة العدوى. حين تجتمع هذه الثلاثة في قدم واحدة، يُصبح الجرح البسيط كارثةً طبية حقيقية.
الإحصاء: المملكة العربية السعودية واحدة من أعلى دول العالم في انتشار مرض السكري — تتجاوز نسبة المصابين 18% من البالغين. وبتر الأطراف السفلية يحدث في مرضى السكري بمعدل يفوق غير المصابين بـ 20 مرة. المأساة الحقيقية أن كثيراً من حالات البتر كان يمكن تجنّبها لو تدخّلنا وعائياً مبكراً.
ما هي القدم السكري؟
قد يبدو هذا الأمر مقلقاً حين يُشخَّص المريض بالقدم السكري لأول مرة. لكن في الواقع فهم مكوّنات الحالة يُسهّل تقبّل مسار العلاج وتوقّع ما سيجري. القدم السكري ليست مرضاً واحداً — هي ثلاثة عوامل متشابكة:
أولاً: اعتلال الأعصاب السكري (Diabetic Neuropathy)
ارتفاع السكر لفترات طويلة يُتلف الأعصاب الحسية في القدمين تدريجياً. النتيجة: المريض لا يشعر بالألم. قد يمشي طوال اليوم على ظفر منكسر أو حذاء يضغط على موضع ما دون أن يشعر بشيء. الجرح ينشأ ويتسع وصاحبه لا يعلم — وهذا هو السبب الأول في وصول الحالات متأخرة إلينا.
ثانياً: قصور الأوعية الدموية الطرفية (Peripheral Arterial Disease — PAD)
السكري يُسرّع تصلب الشرايين وتضيّقها بمعدلات مقلقة. الشرايين الطرفية في الساقين والقدمين تضيق وتنسدّ تدريجياً، فيقلّ وصول الدم الغني بالأكسجين والخلايا المناعية إلى الأنسجة. الجرح الذي لا يصله دم كافٍ لن يلتئم مهما وُضع عليه من ضمادات. هنا يكمن دور الأشعة التداخلية: إعادة تدفق الدم أولاً.
ثالثاً: ضعف مقاومة العدوى
ارتفاع السكر يُضعف قدرة الجهاز المناعي على مواجهة الميكروبات. الجرح الصغير يُصبح بيئةً خصبة للبكتيريا تنتشر بسرعة في الأنسجة، وقد تصل للعظم (Osteomyelitis) وقد تُؤدي لتسمم الدم (Sepsis). لهذا يُعدّ تحديد نوع البكتيريا المسبّبة وحساسيتها للمضادات الحيوية جزءاً لا يُغفل من خطة العلاج.
إذا كنت مريض سكري وظهر لديك جرح أو تغيّر في لون القدم أو شعرت ببرودة مفاجئة في أصابعك — توجّه للتقييم الطبي خلال 24-48 ساعة. كل يوم تأخير في قدم سكرية مقفرة يُقلص خيارات العلاج.
تصنيف القدم السكري: كيف يُحدّد الطبيب شدة الحالة؟
أول ما أفعله حين يصلني مريض القدم السكري هو تحديد درجة الحالة بدقة. هذا يرسم مسار العلاج بالكامل. أعتمد على تصنيف Wagner الدولي:
| الدرجة | الوصف | الحالة السريرية | الخطوة الأولى |
| 0 | لا جروح — خطر مرتفع | جلد سليم مع تشوّهات أو قرحة سابقة | وقاية — رعاية القدم — أحذية طبية |
| 1 | قرحة سطحية | تطال الجلد والأنسجة تحت الجلد | رعاية الجرح — ضبط السكر |
| 2 | قرحة عميقة | تصل الأوتار أو المحفظة المفصلية | تقييم وعائي وجرثومي |
| 3 | قرحة مع التهاب العظم | Osteomyelitis مؤكد أو مشتبه | تصريف + تقييم وعائي عاجل |
| 4 | غرغرينا موضعية | موت نسيجي في الأصابع أو القدم الأمامية | إعادة تدفق الدم فوراً بالأشعة التداخلية |
| 5 | غرغرينا شاملة | موت نسيجي يطال القدم بالكامل | تقييم قابلية الإنقاذ — قرار جماعي |
الدرجات 0-2 تُعالَج تحفظياً في الغالب. الدرجات 3-4 تستلزم تقييم الأوعية الدموية بالأشعة التداخلية فوراً دون أي تأخير. الدرجة 5 تتطلب قراراً جماعياً متعدد التخصصات.
تشخيص القدم السكري بالأشعة التداخلية: الفحوصات التي تُحدد مسار العلاج
قبل أي حديث عن علاج القدم السكري بالأشعة التداخلية، لا بد من تشخيص دقيق يُحدد ما إذا كانت المشكلة وعائية أم عصبية أم كلاهما. هذا التحديد هو ما يرسم بروتوكول العلاج. إليك الأدوات التي أستخدمها:
1 — الفحص السريري للقدم
كل شيء يبدأ بالفحص المباشر. أُقيّم نبضات الشرايين في القدم والكاحل، أتحسّس درجة حرارة الجلد، أفحص حساسية اللمس بخيط Monofilament، وأُقيّم لون الجلد ووجود أي تشوّهات. هذه المعطيات تُوجّه كل الفحوصات التالية.
2 — مؤشر الضغط الكاحلي العضدي (ABI — Ankle-Brachial Index)
فحص بسيط يُغيّر القرار. أقيس ضغط الدم في الكاحل وأُقارنه بضغط الذراع. القيمة الطبيعية > 0.9. القيمة بين 0.4 و0.9 تُشير لمرض الشريان المحيطي. القيمة < 0.4 مع ألم الراحة أو قرحة تُشير للإقفار الحرج الذي يستلزم تدخلاً عاجلاً. في مرضى السكري مع تكلّس الشرايين قد تكون القراءة مرتفعة كاذبةً — هنا نلجأ لمؤشر إصبع القدم (TBI — Toe-Brachial Index).
3 — الدوبلكس الملوّن للشرايين الطرفية (Arterial Duplex Ultrasound)
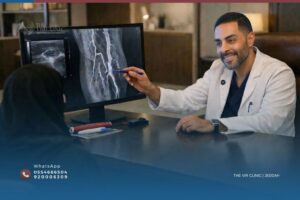
يرسم خريطة وظيفية كاملة لتدفق الدم في الشرايين من الأربية حتى أصابع القدم. يُحدد مواضع التضيق وطولها وشدتها دون صبغة ودون إشعاع. هو أداتي الأولى للتصوير الوعائي وبه أبدأ دائماً.
4 — تصوير الأوعية بالأشعة المقطعية (CTA) أو الرنين المغناطيسي (MRA)
يُعطيان صورةً ثلاثية الأبعاد لجميع الشرايين من الحوض حتى القدم — ضروريان للتخطيط الدقيق لإجراء التسليك. CTA سريع لكن يستلزم صبغة يودية أتحاشى استخدامها عند المرضى الذين لديهم قصور كلوي. في هذه الحالة أُفضّل MRA أو CO2 Angiography.
5 — تصوير الأوعية التشخيصي (Diagnostic Angiography)
الفحص الأعلى دقة وهو الذهبي المعياري. قسطرة دقيقة تُدخَل من الأربية، تُحقن صبغة، وتظهر صورة حية لكل شريان في الساق والقدم. عادةً أُجريه في نفس جلسة التسليك: نُشخّص ونُعالج في الوقت ذاته.
6 — قياس ضغط الأكسجين عبر الجلد (TcPO2)
ما نلاحظه في العيادة هو أن هذا الفحص يُغيّر القرار أحياناً بشكل كامل. يقيس كمية الأكسجين التي تصل للجلد فعلياً. القيمة < 30 mmHg تُشير لإقفار حرج، والقيمة < 20 mmHg تُنذر بعدم التئام الجروح حتى بعد التسليك. أستخدمه لتحديد ما إذا كانت القدم ستستجيب للتسليك قبل اتخاذ أي قرار نهائي.
ما هو دور الأشعة التداخلية في علاج القدم السكري ؟
حين يثبت التشخيص وجود قصور في الأوعية الدموية — وهو موجود في أكثر من 50% من مرضى القدم السكري المصابين بقرح — تُصبح إعادة تدفق الدم للقدم الخطوة الحاسمة قبل أي شيء آخر. لا جدوى من أي ضمادة أو مضاد حيوي إذا كانت الأنسجة تُعاني من نقص حاد في التروية — الجرح ببساطة لن يلتئم.
الأشعة التداخلية تُحقق إعادة التدفق الدموي (Revascularization) دون جراحة مفتوحة عبر خمس تقنيات رئيسية:
1 — رأب الأوعية بالبالون (PTA — Percutaneous Transluminal Angioplasty)
التقنية الأساسية والأكثر استخداماً في علاج انسدادات شرايين القدم السكري. قسطرة رفيعة تُدخَل من الأربية أو الرسغ، تُمرَّر فوق سلك توجيه حتى تصل لموضع التضيق في شريان الساق أو القدم. عند الوصول للهدف، يُنفَّخ بالون صغير يُكسر اللويحات الدهنية المتراكمة ويُعيد فتح تجويف الشريان. تدفق الدم يعود فورياً وكثير من المرضى يُحسّون بدفء يعود تدريجياً للقدم خلال الإجراء.
• مدة الإجراء: 60-120 دقيقة وفق عدد الانسدادات ومواضعها
• التخدير: موضعي واعٍ في الغالب — التخدير الكامل نادراً ما يكون ضرورياً
• نسبة النجاح الفني: 85-95% في إعادة فتح الشريان المستهدف وفق Global Vascular Guidelines 2019
2 — زرع الدعامة (Stenting)
في بعض الانسدادات الطويلة أو تلك التي تعود للانطواء فور إزالة البالون (Elastic Recoil)، نزرع دعامة معدنية شبكية تُبقي الشريان مفتوحاً. في شرايين القدم الصغيرة تحت الركبة نتحاشى الدعامات قدر الإمكان ونُفضّل البالون وحده أو البالون المُطعَّم بالدواء (Drug-Coated Balloon — DCB) لتقليل عودة التضيق.
3 — إزالة اللويحات والجلطات بالجهاز الآلي (Atherectomy / Thrombectomy)
في الانسدادات المليئة بلويحات صلبة متكلّسة أو بجلطة حديثة، نستخدم أجهزة تُفتّت المحتوى مكانياً بدلاً من الاكتفاء بضغط البالون. أجهزة الاجتثاث الحراري تُفتّت التكلسات في جدار الشريان، وأجهزة الشفط الميكانيكي تُفرغ الجلطة الطرية. فتح الشريان قبل البالون يُحسّن نتيجته الفنية.
4 — رأب الأوعية تحت الطبقة الداخلية (Subintimal Angioplasty)
تقنية متخصصة للانسدادات الطويلة جداً حيث يتعذّر المرور عبر الانسداد من تجويفه. السلك يسلك مساراً بديلاً في الطبقة بين جدار الشريان وبطانته، ثم يُعيد الدخول لتجويف الشريان بعد الانسداد. هذه التقنية أتاحت علاج انسدادات كانت تُعدّ بلا حل وعائي حتى وقت قريب.
5 — الحل الدوائي للجلطة (Catheter-Directed Thrombolysis — CDT)
في الانسدادات الحادة التي حدثت خلال أسبوعين أو أقل، نُحقن مادة مُذيبة للجلطة (rt-PA) مباشرةً عبر القسطرة داخل الجلطة على مدى 12-48 ساعة. هذه التقنية تُتيح تسليك شرايين لا تقبل السلك الميكانيكي مباشرةً، وتُعيد فتح الجلطة الحديثة بكفاءة.
كيف يسير إجراء تسليك الشرايين في القدم السكري خطوةً بخطوة؟
أصف هذا الإجراء لكل مريض قبل البدء. المريض الذي يعرف ما سيحدث لا يخشى ما يجهله — وهذا يجعل التعاون خلال الإجراء أفضل كثيراً:
- التخطيط المسبق: مراجعة فحوصات الدم ووظائف الكلى وصور الأوعية لتحديد مسار العلاج وأدوات الإجراء
- التحضير: إدخال غرفة القسطرة وتركيب كانيول وريدي لإعطاء السوائل والأدوية
- التخدير الموضعي: حقن مخدر في منطقة الأربية أو الرسغ كبديل عند الحاجة
- إدخال الغمد العروقي: قسطرة قصيرة تُثبَّت في الشريان كمدخل آمن لبقية الأدوات
- تصوير الأوعية التشخيصي: حقن صبغة وتصوير الشرايين من الحوض للقدم لرسم خريطة الانسدادات
- تحديد موضع الانسداد: تحديد دقيق لطول الانسداد وشدته والشرايين المفتوحة أسفله
- تمرير السلك عبر الانسداد: أدق وأصعب خطوة — إيصال سلك توجيه دقيق عبر التضيق أو الانسداد
- توسيع الشريان: إدخال قسطرة البالون وتوسيع الشريان عند موضع الانسداد
- التصوير التحقّقي: حقن صبغة مجدداً للتأكد من فتح الشريان وعودة التدفق الجيد
- الإغلاق والمراقبة: سحب الأدوات والضغط على موضع الدخول، ثم مراقبة 4-6 ساعات
• مدة الإجراء: 60-120 دقيقة وفق تعقيد الحالة
• المغادرة: بعد 4-6 ساعات مراقبة في الغالب — البقاء ليلةً واحدة للحالات المعقدة
الأشعة التداخلية مقابل الجراحة التقليدية : أيهما الأنسب لمريض القدم السكري؟
| الجراحة التقليدية | الأشعة التداخلية |
| جراحة مفتوحة وتخدير كامل | قسطرة دقيقة — تخدير موضعي في الغالب |
| شق جراحي طويل في الفخذ أو الساق | ثقب إبرة في الأربية أو الرسغ |
| إقامة بالمستشفى 5-7 أيام | مغادرة خلال 24 ساعة في الغالب |
| تعافٍ 4-6 أسابيع | العودة للنشاط خلال 2-5 أيام |
| مخاطر مرتفعة في المرضى ضعاف الصحة | مناسبة لكبار السن ومرضى القلب والكلى |
| تستلزم وريداً أو طُعماً صناعياً للمجازة | الشريان الأصلي يُفتح — لا حاجة لطُعم |
| تكرارها صعب عند فشل المجازة | يمكن تكرار التسليك متى احتجنا دون قيود |
توصي إرشادات الجمعية الأوروبية لجراحة الأوعية (ESVS 2019) بتفضيل التدخل التداخلي (Endovascular First) على الجراحة المفتوحة كخيار أول في معظم حالات مرض الشريان المحيطي المزمن والحاد.
هل الأشعة التداخلية وحدها تكفي لعلاج القدم السكري ؟
التسليك يُعيد الدم — لكنه لا يُعقّم الجرح ولا يُقاوم العدوى ولا يُصلح تشوّهات القدم. ما نلاحظه في العيادة هو أن نتائج العلاج تتحسن جوهرياً حين يعمل فريق متكامل بتنسيق فعلي:
• الأشعة التداخلية: تُعيد تدفق الدم — الخطوة الأساسية عند وجود القصور الوعائي
• جراح الجروح: تنظيف الجرح وإزالة الأنسجة الميتة (Debridement) وتطبيق الضمادات المتخصصة المعتمدة
• طبيب الباطنة والغدد الصماء: ضبط مستوى السكر بدقة — الحفاظ على HbA1c < 7% يُحسّن التئام الجروح بشكل موثّق في الدراسات
• طبيب الأمراض الجرثومية: تحليل مزرعة الجرح وتحديد المضاد الحيوي المناسب بحساسية موثّقة لا بالتخمين
• أخصائي القدم (Podiatrist): عناية يومية بالقدم، تقليم الأظافر بطريقة آمنة، توفير أحذية طبية واقية
• أخصائي إعادة التأهيل: استعادة وظيفة القدم وتعليم المريض المشي الصحيح بعد الالتئام
ما نتائج علاج القدم السكري بالأشعة التداخلية؟
الأرقام المنشورة في الأدبيات الطبية المحكّمة تتوافق مع ما أُلاحظه في الممارسة اليومية:
• نسبة النجاح الفني: 85-95% في إعادة فتح الشريان المستهدف (Global Vascular Guidelines 2019, Conte MS et al.)
• إنقاذ الطرف بعد عام: 75-85% من المرضى الذين نجح فيهم التسليك يحتفظون بقدمهم بعد 12 شهراً (BASIL Trial, Bradbury AW et al.)
• التئام الجروح بعد التسليك: 60-75% من القرح تلتئم خلال 3-6 أشهر بعد إعادة التدفق الكافي (IWGDF 2020)
• انخفاض معدل البتر: التسليك يُقلص معدل البتر الكبير بنسبة 50-65% في المرضى المناسبين (ESVS 2019 PAD Guidelines)
• سالكية الشريان بعد سنة: 65-80% من الشرايين تبقى مفتوحة بعد 12 شهراً عند استخدام البالون المُطعَّم بالدواء (DCB)
نسب النجاح تتوقف على: تعقيد الانسدادات وعددها، حالة الشرايين المفتوحة أسفل الانسداد (Runoff Vessels)، ومدى ضبط السكر والمتابعة بعد الإجراء.
من هم مرضي القدم السكري المرشحون لتسليك الشرايين ؟
ليس كل مريض قدم سكري يحتاج تسليك شرايين. أُرشّح للإجراء التداخلي عند وجود أي من الآتي:
• قرحة لا تلتئم رغم عناية الجرح الجيدة وضبط السكر لمدة 4-6 أسابيع
• ألم في القدم أثناء الراحة (Rest Pain) — يُشير لإقفار حرج متقدم
• غرغرينا موضعية في الأصابع أو أجزاء من القدم
• ABI < 0.4 مع ألم الراحة أو قرحة — يُشير للإقفار الحرج (Critical Limb Ischemia)
• TBI < 0.15 في مرضى السكري الذين لديهم تكلّس شرياني يُعطي ABI مرتفعاً كاذباً
• TcPO2 < 30 mmHg مُؤكّداً نقص إيصال الأكسجين للأنسجة
في المقابل، المرضى الذين لديهم تدفق دموي كافٍ وقرحة سطحية يستجيبون للعلاج التحفظي دون حاجة للتسليك.
ما هي أهم التوصيات للوقاية من القدم السكري ؟
الوقاية من القدم السكري مسؤولية مشتركة بين المريض والطبيب — وما يفعله المريض في حياته اليومية يُعادل في أثره ما يُقدّمه الطبيب في العيادة. هذه التوصيات التي أُكررها:
رعاية القدم اليومية
• افحص قدميك كل يوم بالنظر والملامسة — إذا تعذّر رؤية أسفل القدم استعن بمرآة أو شخص آخر
• اغسل القدمين بماء فاتر دافئ لا ساخناً — مريض السكري قد لا يشعر بالحرارة الزائدة فيُحرق الجلد دون أن يدري
• جفّف الجلد بين الأصابع بعناية لمنع تراكم الرطوبة
• أدهن الجلد بمرطّب لمنع الشقوق — تجنّب وضعه بين الأصابع
• قصّ الظفر مستقيماً لا منحنياً — الأظافر الناشبة مصدر شائع للقرح
اختيار الحذاء الصحيح
• الحذاء الطبي المخصص لمريض السكري يُقلص نسبة القرح بنسبة 50-60% وفق إرشادات IWGDF
• لا تمشِ حافياً أبداً — حتى داخل المنزل — لأن أرضية الحمام والمطبخ مصدر مألوف للجروح
• افحص داخل الحذاء بيدك قبل الارتداء للتأكد من غياب أي جسم غريب
• الحذاء الضيق أو ذو المناطق الضاغطة هو السبب الأول لقرحة القدم السكري
ضبط السكر والإقلاع عن التدخين
• الحفاظ على HbA1c < 7% يُحسّن التئام الجروح ويُبطئ تقدم اعتلال الأعصاب والأوعية بشكل موثّق
• أي جرح في قدم مريض السكري يستلزم مراجعة مستوى السكر بشكل مكثف — الإجهاد يرفع السكر والسكر المرتفع يُعطّل الالتئام
• الإقلاع عن التدخين ضرورة لا خيار — النيكوتين يُسرّع تصلب الشرايين الطرفية بمعدلات مضاعفة في مريض السكري
لماذا يختار مرضى القدم السكري عيادة The VIR Clinic في جدة ؟
علاج القدم السكري وعائياً يتطلب خبرةً مزدوجة: التصوير الدقيق لرسم خريطة الانسدادات، والتدخل التداخلي لحلّها في نفس الجلسة:
• استشاريو الأشعة التداخلية والأوعية الدموية يتمتعون بخبرة واسعة في تسليك الشرايين الطرفية الدقيقة تحت الركبة — أصعب ما في علاج القدم السكري وعائياً
• تتوفر تقنيات التسليك المتقدمة كاملةً: PTA + Stenting + Atherectomy + Subintimal Angioplasty + Drug-Coated Balloons
• التصوير التشخيصي الكامل داخل العيادة: Duplex Ultrasound + CTA Planning + Diagnostic Angiography — التشخيص والعلاج في زيارة واحدة
• تنسيق مباشر مع فرق رعاية الجرح وطب الغدد وإعادة التأهيل
أهم النصائح لمرضي القدم السكري
أُريد أن أقول شيئاً بوضوح: البتر ليس حتماً لا مفرّ منه. في أغلب الحالات التي رأيتها، البتر كان نتيجة التأخر في التقييم الوعائي — لا نتيجة استنفاد الخيارات العلاجية الفعلية.
• كل مريض سكري عنده جرح لا يلتئم يستحق تقييماً وعائياً كاملاً قبل أي حديث عن بتر
• الدم هو الحياة بالنسبة للجرح — إذا أعدنا تدفقه، الجرح يلتئم في الغالب
• التسليك لا يُصلح العصب التالف، لكنه يُنقذ الأنسجة الحيّة من الموت
• ابدأ الرعاية بالقدم قبل ظهور أي جرح — الوقاية أسهل من العلاج بمراحل
• قبل القبول بحكم البتر — استشر طبيب أشعة تداخلية وعائياً
الأسئلة الشائعة حول الأشعة التداخلية وعلاج القدم السكري
هل يمكن علاج القدم السكري بالأشعة التداخلية دون جراحة مفتوحة؟
نعم في معظم الحالات. الأشعة التداخلية تُعيد فتح الشرايين المسدودة عبر قسطرة دقيقة من ثقب صغير في الأربية دون أي شق جراحي. هذا الخيار يُناسب بوجه خاص كبار السن ومرضى القلب والكلى الذين لا يتحملون الجراحة الكبرى. توصي به إرشادات الجمعية الأوروبية لجراحة الأوعية كخيار أول.
هل تسليك شريان القدم السكري مؤلم؟
لا. يُجرى تحت تخدير موضعي في منطقة الأربية. المريض مستيقظ وقد يُعطى مهدّئاً خفيفاً عند الحاجة. بعد الإجراء قد يشعر ببعض الانزعاج في موضع الدخول. ما يُفاجئ كثيراً من المرضى هو الدفء التدريجي الذي يعود للقدم أثناء الإجراء — وهذا يُشير لعودة التدفق الدموي.
كم يستغرق التئام جرح القدم السكري بعد تسليك الشرايين؟
يعتمد على عمق الجرح ومدته قبل التسليك. القرحات السطحية قد تلتئم خلال 4-8 أسابيع. القرحات العميقة تستغرق 3-6 أشهر. الالتئام يتطلب أيضاً ضبط السكر ورعاية الجرح وتفريغ الضغط عنه. التسليك يُهيّئ البيئة الوعائية اللازمة، لكن الالتئام الفعلي يأخذ وقته.
هل يعود الانسداد بعد تسليك شرايين القدم السكري؟
الانسدادات قد تعود — خاصةً في الشرايين الصغيرة تحت الركبة التي يُصيبها السكري بشدة. المتابعة الدورية بالدوبلكس كل 6-12 شهراً تكشف أي عودة مبكرة قبل أن تتطور، وحينها يمكن تكرار التسليك. البالون المُطعَّم بالدواء (DCB) يُقلص معدل عودة التضيق بشكل ملحوظ وفق الدراسات المتاحة.
هل يمكن تسليك الشرايين إذا كان المريض يُعاني من قصور كلوي؟
نعم، لكن مع احتياطات. الصبغة اليودية المستخدمة في تصوير الأوعية قد تُؤثر على وظيفة الكلى. أتحاشى استخدامها وأُطبّق بروتوكول حماية الكلى قبل الإجراء. في الحالات المتقدمة نستخدم CO2 Angiography بديلاً عن الصبغة اليودية كلياً. قصور الكلى ليس مانعاً مطلقاً — هو تحدٍّ نُدير بعناية.
متى يكون بتر القدم السكري الحل الضروري؟
حين تكون الغرغرينا شاملةً وتطال القدم بالكامل ولا يمكن حصرها، أو حين فشلت كل محاولات إعادة التدفق الوعائي التداخلي والجراحي، أو حين تهدد العدوى حياة المريض ولم تُحسم بالمضادات الحيوية والتصريف. البتر في هذه الحالات يُنقذ الحياة. لكن قرار البتر لا يُتخذ قبل استنفاد كل خيارات إعادة التدفق — هذا ما تُؤكّده الإرشادات الدولية.
نصيحة د. وليد أسعد
رجل في الستينيات وصل إليّ بورم أسود في إصبع قدمه وحكم بالبتر من مستشفى آخر. فحصنا الأوعية، وجدنا انسداداً في الشريان الساقي، سلّكنا الشريان في جلسة واحدة. بعد ثلاثة أشهر الإصبع سليم والرجل يمشي. هذا ما يجعلني أختار هذا التخصص كل يوم.
القدم السكري ليست نهاية المطاف. التسليك المبكر والعناية المنتظمة والفريق المتكامل قادرون على تحويل مسار كثير من الحالات من البتر إلى الشفاء. ما أطلبه منك: لا تنتظر.