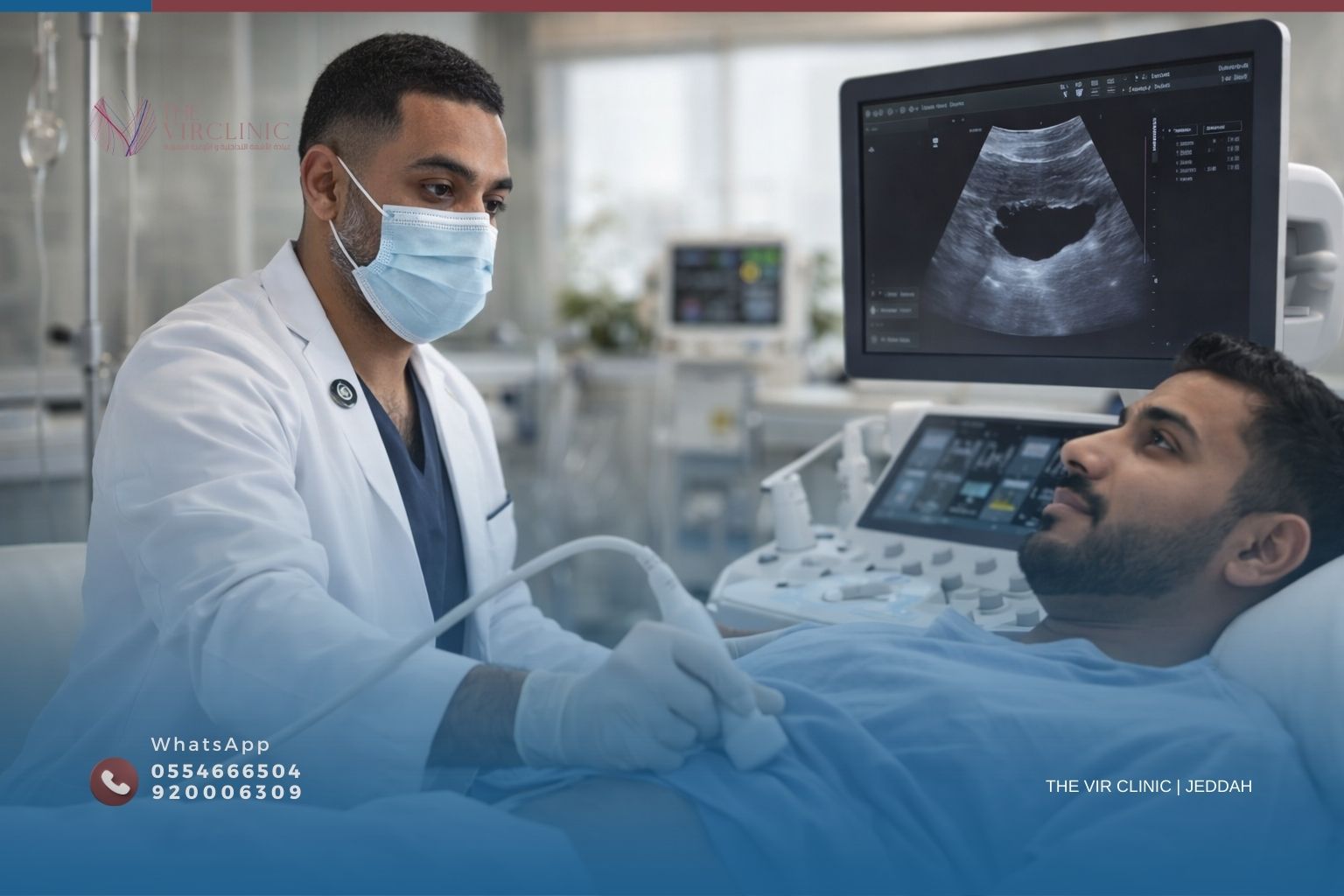
بزل السوائل والتجمعات بالأشعة التداخلية: هل يمكن حل ما بدا جراحياً بإبرة واحدة؟
صورة الأشعة تُظهر تجمعاً في البطن. أو سائلاً في الصدر. أو خراجاً في الكبد. وتأتي التوصية: «نحتاج تصريفه.» قد يبدو هذا الأمر مقلقاً لأول وهلة، وكثير من المرضى يسألون مباشرةً: هل هذا يعني جراحة؟ الجواب في معظم الحالات لا. أنا د. خالد مدني، استشاري الأشعة التداخلية والأوعية الدموية في عيادة نخبة الأشعة التداخلية (The VIR Clinic) بجدة، وفي هذا المقال أشرح كيف يُحل ما بدا مشكلةً جراحية معقدة بإبرة دقيقة موجَّهة بالموجات فوق الصوتية.
بزل السوائل والتجمعات بالموجات فوق الصوتية يعني تفريغ أي تجمع سائل غير طبيعي في الجسم — سواء كان ماءً في البطن أو سائلاً في الصدر أو خراجاً في الكبد أو كيساً في الكلية — عبر إبرة أو قسطرة رفيعة يُوجّهها الطبيب بدقة تحت رؤية التصوير اللحظي. لا شق، لا تخدير كامل، ولا ليالٍ في المستشفى في معظم الحالات.
تُؤكد الأدبيات الطبية المحكّمة أن إرشاد الموجات فوق الصوتية في الوقت الحقيقي يرفع نسبة نجاح إجراءات البزل إلى أكثر من 95% ويُقلص مضاعفات بزل الصدر من 3-10% إلى أقل من 2% مقارنةً بالبزل غير الموجَّه، وفق دراسة Gordon وزملاؤه الشاملة المنشورة في Archives of Internal Medicine.
ما هي التجمعات السائلة وأين تنشأ في الجسم؟
التجمعات السائلة غير الطبيعية تنشأ في مناطق مختلفة من الجسم ولأسباب متعددة. ما يُميّز بزل السوائل بالموجات فوق الصوتية أنه يُعالج طيفاً واسعاً من هذه التجمعات:
1 — تجمع السوائل في تجويف البطن (الاستسقاء / Ascites)
تراكم السوائل في التجويف البريتوني هو الحالة التي أتعامل معها أكثر من غيرها. تليّف الكبد يُسبّب نحو 80% من حالات الاستسقاء، تليه قصور القلب والسرطانات وأمراض الكلى. الاستسقاء الضخم يُسبّب انتفاخاً مؤلماً وضيق تنفس وصعوبةً في المشي والنوم. بزله يُخفف الأعراض فوراً ويُتيح تحليل السائل لتحديد السبب الدقيق.
2 — تجمع السوائل في الصدر (الانصباب الجنبي / Pleural Effusion)
تراكم السوائل بين الطبقتين الجنبيتين المحيطتين بالرئة يُسبّب ضيق تنفس وألماً صدرياً وسعالاً متواصلاً. أسبابه كثيرة: الالتهاب الرئوي وفشل القلب والسرطان والسل والأمراض المناعية. بزل الصدر (Thoracentesis) تحت إرشاد الموجات فوق الصوتية بات معياراً ذهبياً أوصت به إرشادات الجمعية البريطانية لأمراض الصدر (BTS)، لما يُحقّقه من تقليص ملحوظ في مضاعفات البزل غير الموجَّه.
3 — الخراجات الداخلية (Abscesses)
الخراج هو تجمع القيح داخل تجويف محدود الجدران. يُصيب الكبد والطحال والرئة وداخل البطن والحوض، وغالباً ما ينشأ بعد الجراحات أو التهاب الزائدة الدودية أو التهاب البنكرياس. المضادات الحيوية وحدها لا تكفي في الغالب، فتصريف الخراج ضرورة. لكن الأمر لا يعني بالضرورة إعادةً إلى غرفة العمليات — الأشعة التداخلية تُحقق هذا التصريف بدقة وأمان في معظم الحالات.
4 — أكياس الكلى والكبد والبنكرياس
الأكياس الكبيرة أو المُسبِّبة للأعراض في هذه الأعضاء تخضع للبزل والإفراغ بالموجات فوق الصوتية. في أكياس الكبد الطفيلية المعروفة بالعداري يُضاف حقن مادة مبيدة داخل الكيس بعد تفريغه بتقنية PAIR التي باتت بديلاً جراحياً موثّقاً تُتبنّاه المراكز الكبرى.
5 — التجمعات اللمفاوية (Lymphoceles)
تنشأ بعد جراحات الحوض وزراعة الكلى وقد تُسبّب انسداد الحالب أو ضغطاً على الأوعية الدموية. تصريفها بقسطرة موجَّهة يُحلّ المشكلة دون الحاجة لإعادة فتح المنطقة الجراحية.
6 — التجمعات الدموية (Hematomas)
التجمعات الدموية ما بعد الجراحة أو الصدمة التي لا تُمتص تلقائياً والتي تُسبّب ألماً أو ضغطاً على الأعضاء المجاورة تُعالَج بتصريف موجَّه، بدلاً من إعادة التدخل الجراحي التي تنطوي على مخاطر إضافية في هذه الحالة.
7 — تجمعات البنكرياس (Pseudocysts)
التهاب البنكرياس الحاد أو المزمن قد يُفرز أكياساً كاذبة تمتلئ بالإفرازات الإنزيمية. إذا كانت ضخمة أو تُسبّب ضغطاً أو عدوى، تُصرَّف إما عبر الجلد بتوجيه الموجات فوق الصوتية أو الأشعة المقطعية، أو بالمنظار الداخلي (EUS-guided Drainage) وفق حجم الكيس وموضعه.
كيف يسير إجراء البزل تحت إرشاد الموجات فوق الصوتية خطوةً بخطوة؟
أصف هذا الإجراء لكل مريض قبل البدء بالتفصيل. المريض الذي يعرف ما سيحدث لا يخاف مما لا يعرفه. وهذه الخطوات كما تجري فعلاً:
- التقييم المسبق: أراجع صور الأشعة المقطعية أو الموجات فوق الصوتية السابقة لتحديد حجم التجمع وموضعه والبنى المجاورة وأأمن مسار للوصول إليه
- التحديد الآني للهدف: أضع مسبار الموجات فوق الصوتية على جلد المريض وأُحدّد المسار الدقيق للإبرة مع رصد الأوعية الدموية بالدوبلر لتجنّب النزيف
- التعقيم والتخدير الموضعي: تعقيم كامل للمنطقة ثم حقن مخدر موضعي (Lidocaine) في الجلد والأنسجة حتى جدار التجمع
- الثقب الموجَّه: إدخال الإبرة أو القسطرة تحت رؤية مباشرة بالموجات فوق الصوتية — أرى طرف الإبرة داخل التجمع بوضوح تام قبل سحب أي مليلتر
- السحب والتفريغ: سحب السائل بالمحقنة أو بنظام الشفط الخفيف وفق حجم التجمع ولزوجة السائل
- أخذ العينات للتحليل: إرسال جزء من السائل لمختبر علم الأمراض والميكروبيولوجيا لتحديد السبب الكامن
- وضع قسطرة التصريف عند الحاجة: في الخراجات والتجمعات الكبيرة أو السميكة القوام نضع قسطرة دقيقة تبقى في موضعها أياماً حتى يتلاشى التجمع كاملاً
- التأكيد بالتصوير: مسح بالموجات فوق الصوتية فور الانتهاء للتثبت من اكتمال التفريغ
- مدة الإجراء: 20-45 دقيقة وفق نوع التجمع وحجمه
- التخدير: موضعي واعٍ في الغالب — التخدير الكامل نادراً ما يكون ضرورياً
- المغادرة: بعد 1-4 ساعات مراقبة في نفس اليوم في معظم الحالات
أنواع إجراءات البزل والتصريف بالأشعة التداخلية: تقنية مختلفة لكل حالة
لا يتشابه إجراء البزل من حالة لأخرى. أُطبّق تقنيات متعددة يُحدد الاختيار بينها طبيعة التجمع وحجمه ولزوجة السائل وموضعه من الجسم:
1 — بزل البطن (Paracentesis)
يُستهدف به سحب السائل البريتوني المتراكم. في الحالات التشخيصية يكفي سحب 20-100 مل لتحليلها. في الحالات العلاجية (Large Volume Paracentesis) أسحب 4-6 لترات أو أكثر لتخفيف ضغط البطن وضيق التنفس. يُجرى تحت إرشاد الموجات فوق الصوتية مع رصد الأوعية الدموية الجلدية بالدوبلر لتجنّب النزيف. يستمر الإجراء 20-30 دقيقة عادةً، ويُكرَّر عند الحاجة السريرية.
2 — بزل الصدر (Thoracentesis)
يُزيل السائل المتراكم في الفراغ الجنبي. للأغراض التشخيصية يكفي سحب 40-60 مل. للأغراض العلاجية أسحب 1-1.5 لتر كحد أقصى في الجلسة الواحدة، تجنّباً لوذمة الرئة الناجمة عن إعادة التمدد السريع (Re-expansion Pulmonary Edema). في الواقع، هذه المضاعفة نادرة لكنها جدية، ولذا أُبقي على الكمية المسحوبة ضمن الحد الآمن. الإرشاد بالموجات فوق الصوتية الآني يُقلص نسبة استرواح الصدر من 3-10% إلى أقل من 2%، وهو ما أثبتته دراسة تجميعية كبرى في Archives of Internal Medicine ضمت 24 دراسة و6605 إجراء.
3 — تصريف الخراجات (Percutaneous Abscess Drainage)
الخراجات الداخلية هي الحالة التي تُظهر فيها الأشعة التداخلية تفوّقاً أوضح ما يكون على الجراحة التقليدية. أُدخل قسطرة تصريف من نوع Pigtail Catheter داخل الخراج، أُفرّغه، ثم أغسله بمحلول ملحي، وأتركه مفتوحاً عادةً من 3 إلى 14 يوماً حتى يتراجع التجمع كاملاً. الخراجات الكبدية تُعالَج بنجاح بهذه الطريقة في أكثر من 90% من الحالات دون جراحة. الخراجات الحوضية وما بعد الجراحة وخراجات الثدي كلها تستجيب بكفاءة مماثلة.
4 — بزل الأكياس (Cyst Aspiration + Sclerotherapy)
أكياس الكلى والكبد البسيطة التي تُسبّب ألماً أو ضغطاً تُفرَّغ بإبرة دقيقة. في الأكياس التي يُخشى عودتها أُضيف حقن كحول (Ethanol) أو مادة مصلِّبة داخل الكيس بعد تفريغه لتدمير بطانته ومنع إعادة إفراز السائل. معدل عدم العودة بعد هذا الأسلوب يتجاوز 75-85% وفق إرشادات الجمعية الدولية للأشعة التداخلية (SIR).
5 — تصريف التجمعات اللمفاوية والدموية
القسطرة الموجَّهة بالموجات فوق الصوتية تُفرّغ التجمعات اللمفاوية التي تُسبّب انسداد حالب أو ضغطاً على الأوعية. التجمعات الدموية الكبيرة ما بعد الجراحة أو الصدمة تُعالَج بالتصريف الموجَّه بدلاً من إعادة التدخل الجراحي الذي ينطوي على مخاطر إضافية في سياق ما بعد الجراحة.
ماذا يتوقع المريض قبل وأثناء وبعد إجراء البزل؟
أحرص على شرح كل خطوة قبل البدء. المريض الذي يعرف ما ينتظره يتعاون بشكل أفضل ويخرج بتجربة أريح مما توقع:
قبل الإجراء
- مراجعة تحاليل التخثر: PT/INR وعدد الصفائح — نُقيّم كل حالة بشكل فردي. الإرشادات الحديثة (AASLD 2021) لا تُوجب تصحيح التخثر روتينياً قبل بزل البطن في مرضى تليف الكبد ما لم تكن الاضطرابات شديدة
- إيقاف مضادات التخثر (Warfarin, Rivaroxaban, Clopidogrel) بإشراف الطبيب المحيل قبل 5-7 أيام عند الضرورة
- الصيام 4-6 ساعات إذا كان مُخططاً للتهدئة الخفيفة (Conscious Sedation)
- إخبار الطبيب بأي حساسية من المخدرات الموضعية أو مواد التعقيم
- إحضار صور التصوير السابقة — CT أو Ultrasound — لمراجعتها قبل رسم خطة الإجراء
أثناء الإجراء
- المريض مستلقٍ في وضعية مريحة تُناسب موضع التجمع — على الظهر للبطن، على الجانب أو الجلوس للصدر
- حقن المخدر الموضعي يُسبّب وخزاً خفيفاً لثوانٍ ثم يزول الألم تماماً
- أثناء سحب السائل يُحسّ المريض بضغط خفيف يتلاشى مع التفريغ
- في الاستسقاء وانصباب الصدر، كثيراً ما يُحسّ المريض بارتياح فوري مع بداية السحب — هذا ما يجعل هذا الإجراء ذا أثر مباشر يشعر به المريض
- وقت الإجراء من 20 إلى 45 دقيقة وفق نوع التجمع
بعد الإجراء
- مراقبة 1-4 ساعات مع قياس الضغط والنبض ودرجة الحرارة
- بزل الصدر يستلزم صورة صدر بعد الإجراء مباشرةً لاستبعاد استرواح الصدر
- تجنّب المجهود الشديد 24-48 ساعة بعد الإجراء
- المريض المزروعة له قسطرة تصريف يُتابع مع الفريق الطبي يومياً لقياس كمية التصريف ومراقبة لون السائل
- توجّه فوراً للطوارئ إذا ظهرت: حمى > 38.5 درجة مئوية، نزيف متصاعد، ألم شديد في البطن أو الصدر، ضيق تنفس مفاجئ
البزل بالأشعة التداخلية مقابل التصريف الجراحي التقليدي
| التصريف الجراحي التقليدي | البزل بالأشعة التداخلية |
| شق جراحي وتخدير كامل | ثقب إبرة أو قسطرة دقيقة — لا شق ولا خياطة |
| إقامة بالمستشفى أيام إلى أسبوع | مغادرة في نفس اليوم في معظم الحالات |
| مضاعفات جراحية: نزيف وعدوى والتصاقات | مضاعفات رئيسية أقل من 1% في المراكز المتخصصة |
| ندبات جراحية مرئية | لا ندبات — ثقب إبرة صغير يلتئم وحده |
| مخاطر التخدير الكامل خاصةً لمرضى القلب | تخدير موضعي واعٍ — المريض مستيقظ ومتعاون |
| تعافٍ من أسبوع إلى أسابيع | العودة للنشاط الطبيعي خلال 24-48 ساعة |
| تكرار الجراحة صعب ومليء بالمخاطر | يمكن تكرار البزل متى استدعت الحاجة |
| نجاح الوصول يعتمد على الرؤية الجراحية المباشرة | دقة عالية بالتصوير الآني — نسبة نجاح فني > 95% |
من يحتاج بزل السوائل والتجمعات بالأشعة التداخلية في جدة؟
ما نلاحظه في الممارسة اليومية أن الحالات التالية هي الأكثر إحالةً لهذا الإجراء:
- مرضى تليّف الكبد المصابون بالاستسقاء المتكرر الذي لا يستجيب للمدرّات — البزل المتكرر يُحسّن جودة حياتهم بشكل ملموس ويُقلص دخول المستشفى
- مرضى السرطانات المنتشرة التي أنتجت سوائل برتونية أو جنبية خبيثة — البزل التلطيفي يُريح الألم وضيق التنفس وإن لم يُعالج السبب
- الانصباب الجنبي الضخم من أي سبب يُسبّب ضيق تنفس — بزل الصدر العلاجي يُعيد الراحة التنفسية في ساعات
- الخراجات الكبدية والبطنية والحوضية وما بعد الجراحة
- الأكياس الكبيرة المُسبِّبة للأعراض في الكبد والكلى والبنكرياس
- التجمعات اللمفاوية ما بعد زراعة الكلى أو جراحات الحوض التي تُضغط على الحالب
- الدبيلة الجنبية (Empyema) وهي تقيّح الجنب الذي يستلزم تصريفاً عاجلاً
- كل حالة يستلزم تشخيصها الدقيق تحليل عينة من السائل — الالتهابات المجهولة أو الورم المشتبه به
هل هناك حالات لا يناسبها إجراء البزل الموجَّه بالأشعة ؟
نعم. ومن واجبي أن أذكرها. ثمة موانع نسبية أُقيّمها قبل كل إجراء:
- اضطرابات التخثر الشديدة: INR مرتفع جداً أو صفائح < 50,000 — يُمكن تصحيحها بالبلازما الطازجة أو الصفائح قبل الإجراء. تجدر الإشارة إلى أن إرشادات AASLD 2021 لا تُوجب التصحيح الروتيني قبل بزل البطن في مرضى تليف الكبد ما لم تكن الاضطرابات شديدة
- التجمعات الصغيرة جداً بالتصوير: سُمك السائل الجنبي أقل من 10 مم على الموجات فوق الصوتية — مخاطر البزل هنا تفوق فوائده ويُفضَّل المتابعة
- الخراجات شديدة اللزوجة: بعض الدبيلات الكثيفة أو الخراجات ذات القوام السميك تحتاج أنابيب تصريف أكبر أو تدخلاً جراحياً
- التجمعات في مناطق يصعب الوصول إليها: قد يستلزم توجيه الأشعة المقطعية بدلاً من الموجات فوق الصوتية — وهو متوفر لدينا دون إحالة خارجية
- الحمل: يُقيَّم كل حالة على حدة مع الفريق متعدد التخصصات — الضرورة الإكلينيكية هي من يُحدد القرار
في كل هذه الحالات أُخطّط للبديل الأنسب، سواء بتحسين الظروف أولاً أو باستخدام وسيطة تصوير أخرى.
ما نسب نجاح بزل السوائل بالموجات فوق الصوتية؟
أستند في ممارستي إلى أرقام موثّقة في الأدبيات الطبية المحكّمة، لا إلى تقديرات عامة:
- بزل الصدر (Thoracentesis): نسبة النجاح الفني 95-98%، معدل استرواح الصدر < 2% مقارنةً بـ 3-10% في البزل غير الموجَّه (Gordon CE et al., Arch Intern Med 2010)
- بزل البطن (Paracentesis): نسبة نجاح 98-99% مع معدل مضاعفات رئيسية < 1% (EASL Clinical Practice Guidelines 2018)
- تصريف الخراجات: نسبة نجاح 80-95% وفق موضع الخراج — الكبدية والبطنية تتجاوز 90% (Politano & Feig, AJR 2013)
- بزل الأكياس مع التصليب بالإيثانول: معدل عدم العودة 75-85% في متابعة سنة كاملة (SIR Quality Improvement Guidelines)
تُؤكد إرشادات الجمعية البريطانية لأمراض الصدر (BTS) والجمعية الأمريكية لأمراض الكبد (AASLD) أن الموجات فوق الصوتية يجب أن تكون الأداة المعتمدة في كل إجراءات بزل الصدر والبطن — ليس توصيةً بل معياراً إلزامياً.
ماذا يُخبرنا تحليل السائل المسحوب؟ القيمة التشخيصية للبزل
البزل ليس علاجاً فحسب. أحياناً هو أكثر تحقيق تشخيصي أهمية في الحالة بأكملها. السائل المسحوب يُرسَل لتحاليل متعددة تُجيب عن أسئلة طبية جوهرية:
- التحليل البيوكيميائي: مستويات البروتين والألبومين والجلوكوز ولاكتات ديهيدروجينيز (LDH) — تُفرّق بين السوائل الرشحية (Transudates) والإفرازية (Exudates) وفق معايير Light الكلاسيكية
- قياس تدرّج ألبومين المصل والسائل البريتوني (SAAG): القيمة > 1.1 جرام/ديسيلتر تُشير لارتفاع الضغط البابي كسبب للاستسقاء
- التحليل الخلوي (Cytology): الكشف عن الخلايا السرطانية في السوائل الخبيثة
- زرع الميكروبيولوجيا (Culture & Sensitivity): تحديد الكائن المسبّب للعدوى وحساسيته للمضادات الحيوية
- صبغة Gram وتلوين Ziehl-Neelsen: للاشتباه بالعدوى البكتيرية أو السل
- مؤشرات الأورام (CEA, CA-125, CA-19-9): تُعزّز الاشتباه بالأصل السرطاني للسائل
- قياس الأميليز في سائل البنكرياس: يُؤكد تشخيص الكيس الكاذب البنكرياسي
ما مضاعفات البزل الموجَّه وكيف تُدار؟
قد يبدو هذا الأمر مقلقاً لبعض المرضى، لكن في الواقع معدل المضاعفات في المراكز المتخصصة أقل من 1%. ذلك مع وجود مضاعفات محتملة يجب معرفتها:
مضاعفات شائعة (< 5%)
- ألم موضعي خفيف في موضع الإبرة — يستجيب للمسكن الخفيف خلال 24 ساعة
- كدمة أو ورم دموي صغير (Hematoma) تحت الجلد — يختفي تلقائياً
- دوار خفيف مرتبط بسرعة سحب السائل — يُعالج بالاستلقاء وشرب السوائل
مضاعفات غير شائعة (< 2%)
- استرواح الصدر بعد بزل الصدر — يُدار بالمراقبة إذا كان صغيراً، أو بصرف الهواء إذا كان كبيراً
- عدوى موضعية في موضع القسطرة — تُعالَج بمضادات حيوية موجَّهة
- نزيف يستلزم تدخلاً — نادر جداً، يُدار في الغالب بالانصمام الشرياني التداخلي
مضاعفات نادرة جداً (< 0.5%)
- ثقب عضو مجاور — يُتجنّب بالتخطيط الدقيق ورؤية طرف الإبرة بالتصوير في كل لحظة
- استجابة مبهمية (Vasovagal Reaction) عند البزل السريع للحجوم الكبيرة — تُدار بالاستلقاء والسوائل الوريدية
- انتشار العدوى عند تصريف الخراج — يُعالج بمضادات حيوية وريدية مع مراجعة موضع القسطرة
الخبرة الإكلينيكية ودقة التصوير وبروتوكولات التعقيم الصارمة هي المحددات الأولى لمعدل المضاعفات المنخفض في المراكز المتخصصة.
الموجات فوق الصوتية أم الأشعة المقطعية؟ أيهما أنسب لتوجيه البزل؟
كلاهما أدوات متكاملة لا متنافسة. الاختيار بينهما يعتمد على طبيعة التجمع وموضعه:
- الموجات فوق الصوتية هي الخيار الأول في: بزل الصدر والبطن، تصريف الخراجات الكبدية والكلوية، بزل الأكياس السطحية والتجمعات الحوضية. مميزاتها: لا إشعاع، التصوير فوري ومستمر يرى حركة الإبرة لحظةً بلحظة، متنقّل يمكن تشغيله على سرير المريض
- الأشعة المقطعية أفضل في: الخراجات العميقة بين حلقات الأمعاء أو خلف الصفاق حيث يتداخل الغاز مع رؤية الموجات فوق الصوتية، وكذلك الخراجات المنصفية. توفر خريطة تشريحية ثلاثية الأبعاد لا مثيل لها
- الجمع بين الاثنتين: أبدأ أحياناً بالأشعة المقطعية للتخطيط الدقيق ثم أُنجز الإجراء بالموجات فوق الصوتية لمرونتها السريرية. كلتا الوسيلتين متوفرتان دون أي إحالة خارجية
لماذا يُفضّل المرضى عيادة The VIR Clinic في جدة ؟
دقة إجراءات البزل ترتبط ارتباطاً مباشراً بثلاثة عوامل: خبرة الطبيب في قراءة الصورة أثناء تحريك الإبرة، جودة جهاز التصوير، وبروتوكولات التخطيط قبل الإجراء. هذا ما يُحدد الفارق في النتائج، وهذا ما يُقدّمه فريق عيادة The VIR Clinic:
- استشاريو الأشعة التداخلية بخبرات أكاديمية دولية يجمعون تخصص التصوير التشخيصي الدقيق مع التدخل العلاجي — التقييم والعلاج في زيارة واحدة
- جهاز موجات فوق صوتية عالي الدقة مع مسابير متخصصة لكل منطقة من الجسم
- تقنية التوجيه الآني في الوقت الحقيقي مع رؤية واضحة لطرف الإبرة طوال الإجراء
- إجراءات خارجية في الغالب — لا إقامة، مغادرة في نفس اليوم
نصائح لكل مريض يحتاج تصريف تجمع سوائل
- لا تُؤجّل تصريف الخراجات خوفاً من الإجراء — الخراج غير المُعالَج قد يُفضي إلى تسمم الدم (Sepsis) وهو خطر حقيقي يزداد مع كل يوم تأخير
- أحضر كل صور التصوير السابقة CT وMRI وUS — كلما كانت الصور أحدث وأشمل كان التخطيط أدق
- أبلغ الطبيب بكل أدويتك، خاصةً مضادات التخثر ومضادات الالتهاب غير الستيرويدية (NSAIDs)، قبل الإجراء بأسبوع على الأقل
- البزل العلاجي للاستسقاء المتكرر يُريح الأعراض لكنه لا يُعالج السبب — علاج السبب الأصلي هو ما يُقلل الحاجة للبزل مستقبلاً
- بعد تصريف الخراج تابع مع الفريق الطبي — مسح بالموجات فوق الصوتية بعد أسبوعين للتأكد من اختفاء التجمع كاملاً
- إذا كنت تحمل قسطرة تصريف في المنزل، أبلغنا فوراً إذا توقف التصريف أو تغيّر لون السائل أو ظهرت الحمى
الأسئلة الشائعة حول بزل السوائل والتجمعات بالأشعة التداخلية
هل بزل السوائل بالموجات فوق الصوتية مؤلم؟
لا. يُجرى تحت تخدير موضعي (Lidocaine) يُلغي الألم تماماً. الوخز الوحيد هو لحظة حقن المخدر في الجلد. بعدها لا يشعر المريض إلا بضغط خفيف أثناء إدخال الإبرة، وفي حالات كالاستسقاء وانصباب الصدر كثيراً ما يُحسّ المريض بارتياح فوري مع بدء التفريغ.
كم مرة يمكن تكرار بزل السوائل؟
لا حد محدود لعدد المرات. في مرضى الاستسقاء الكبدي المتكرر يُجرى البزل كل 2-4 أسابيع أو عند الحاجة السريرية. مع كل جلسة أُراجع مؤشرات وظائف الكلى والألبومين، وأُعطي ألبومين وريدي في الجلسات الكبيرة وفق البروتوكول المعتمد.
هل يعود الخراج بعد التصريف بالأشعة التداخلية؟
الخراج المُعالَج بالتصريف مع المضادات الحيوية المناسبة لا يعود في الغالب إذا عُولج سببه الأصلي. متابعة بالموجات فوق الصوتية بعد أسبوعين تُؤكد اختفاء التجمع. قد تعود بعض الخراجات إذا بقي المصدر الجرثومي قائماً أو لم يُعالَج السبب الجذري.
هل يحتاج مريض الاستسقاء ألبومين بعد البزل؟
نعم، في بزل البطن الكبير الذي يتجاوز 5 لترات تُعطى جرعة ألبومين وريدية (6-8 جرام لكل لتر مُزال) لمنع خلل الدورة الدموية بعد البزل (Post-Paracentesis Circulatory Dysfunction) وفق إرشادات AASLD وEASL. هذا معيار علاجي لا خيار اختياري.
ما الفرق بين بزل الصدر بالموجات فوق الصوتية وبدونها؟
البزل بإرشاد الموجات فوق الصوتية يُقلص نسبة استرواح الصدر من 3-10% في البزل غير الموجَّه إلى أقل من 2%، ويرفع نسبة النجاح الفني إلى أكثر من 95%. هذه نتائج دراسة تجميعية ضمت 24 دراسة و6605 إجراء، نُشرت في Archives of Internal Medicine عام 2010.
متى تظهر نتائج تحليل السائل المسحوب؟
التحليل البيوكيميائي الأساسي يظهر في 24-48 ساعة. نتائج الزرع الميكروبيولوجي في 48-72 ساعة. تحليل الخلايا (Cytology) لكشف الخلايا السرطانية من 3 إلى 7 أيام عمل. الاختبارات الجزيئية والتصنيف المناعي قد تستغرق وقتاً أطول.
نصيحة أخيرة من د. خالد مدني
بزل السوائل والتجمعات تحت إرشاد الموجات فوق الصوتية يُريح المريض فوراً، ويُجيب عن أسئلة تشخيصية جوهرية، ويُغني عن الجراحة في معظم الحالات. ما يُفرّق بين نتيجة ممتازة ونتيجة متوسطة هو دقة التخطيط ووضوح الرؤية بالتصوير وخبرة الطبيب في قراءة الصورة لحظةً بلحظة أثناء تحريك الإبرة.
إذا أُخبرت بوجود تجمع سائل أو خراج يحتاج تصريفاً، لا تقبل الجراحة الفورية قبل أن تستشير طبيب أشعة تداخلية. في كثير من الحالات ثقب إبرة موجَّهة بالصوت كافٍ لحل ما بدا مشكلةً جراحية معقدة.