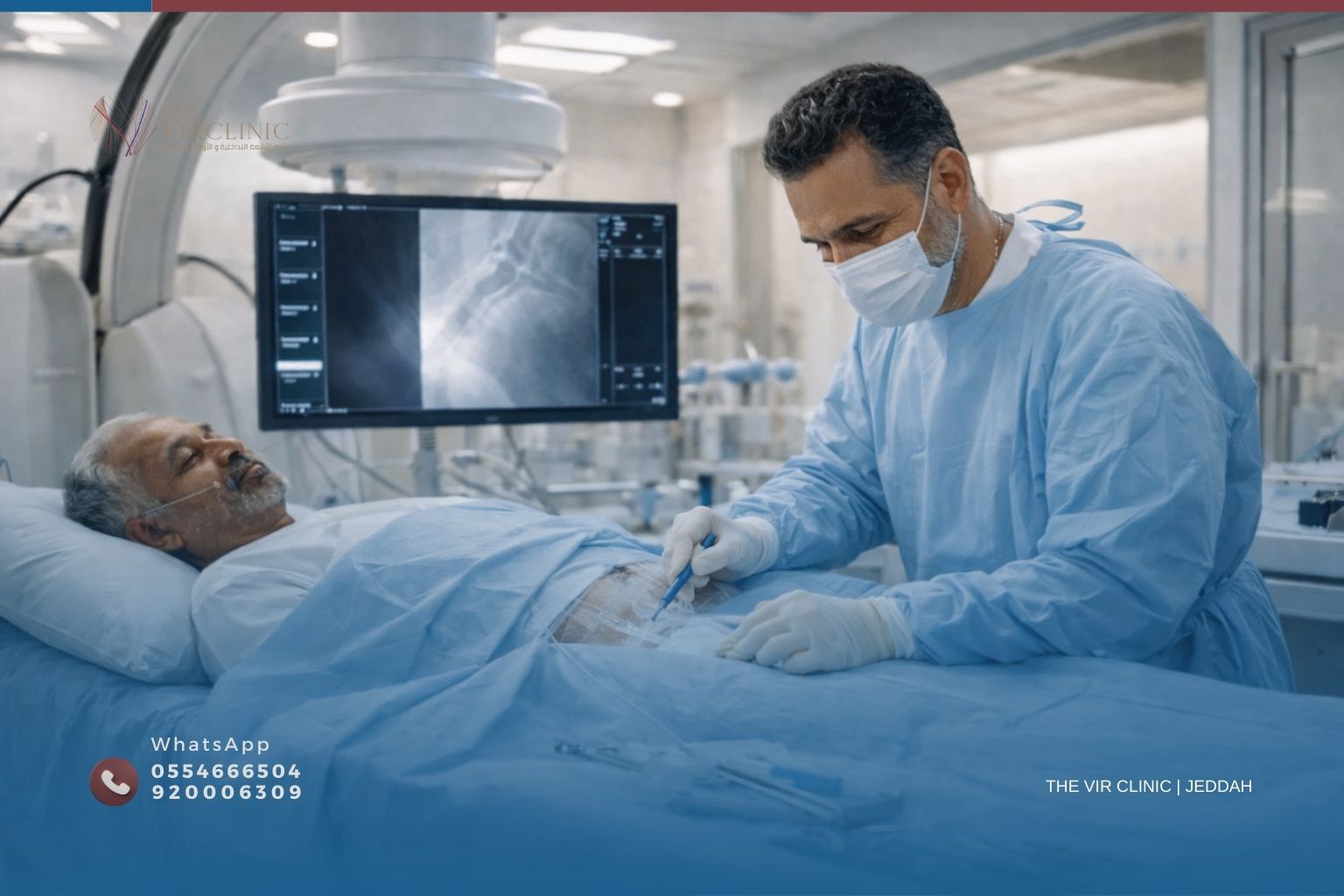
ما هي الأشعة التداخلية؟
كثيراً ما يسألني المرضى : «ما هي الأشعة التداخلية؟ هل هي مجرد تصوير أشعة عادي؟» والجواب دائماً يُفاجئهم. أنا د. وليد أسعد، استشاري الأشعة التداخلية والأوعية الدموية في عيادة The VIR Clinic بجدة، وأُلخّص الإجابة في جملة واحدة: الأشعة التداخلية هي الطب الذي يُعالج الأمراض من خلال ثقب إبرة، لا من خلال مشرط الجراح.
الأشعة التداخلية (Interventional Radiology — IR) تخصص طبي مستقل يعتمد على التصوير الطبي الآني — الموجات فوق الصوتية والأشعة المقطعية والأشعة الفلوروسكوبية والرنين المغناطيسي — لتوجيه أدوات طبية دقيقة داخل الجسم من خلال فتحات لا تتجاوز بضعة ملليمترات، بهدف التشخيص أو العلاج دون أي شق جراحي تقليدي.
بمعنى أبسط: الجراح يفتح الجسم ليصل إلى المشكلة. طبيب الأشعة التداخلية يصل إليها من الداخل عبر ثقب صغير، ويرى كل خطوة بالتصوير اللحظي.
كيف نشأت الأشعة التداخلية؟
قصة نشأة هذا التخصص تُوضّح جوهره أكثر من أي تعريف أكاديمي. في عام 1964 أجرى الدكتور تشارلز دوتر أول إجراء في التاريخ لتوسيع شريان متضيق في ساق المريض باستخدام قسطرة دقيقة، دون أن يفتح الجسم. كانت لحظة تحول حقيقية في تاريخ الطب. ومنذ ذلك اليوم تطوّر التخصص بوتيرة متسارعة حتى اعترفت الهيئات الطبية الدولية به تخصصاً مستقلاً رسمياً في عام 2012.
اليوم يُجري طبيب الأشعة التداخلية إجراءات علاجية دقيقة من داخل الجسم دون مشرط، يستخدم التصوير عينيه والقسطرة أداته، ويصل إلى كل عضو في الجسم عبر وعاء دموي أو ثقب جلدي.
ما الفرق بين الأشعة التداخلية والأشعة التشخيصية؟
الأشعة التشخيصية تُصوّر الجسم لرؤية المشكلة ترفع تقريراً للطبيب المعالج. الأشعة التداخلية تستخدم نفس أجهزة التصوير لكنها لا تكتفي برؤية المشكلة بل تُعالجها في الوقت ذاته في الأشعة التشخيصية لا يمسّ الطبيب الجسم. في الأشعة التداخلية تدخل أدوات دقيقة قساطر وإبر ودعامات داخل الجسم لتُنجز العلاج كاملاً في نفس الجلسة.
ما الأدوات التي يستخدمها طبيب الأشعة التداخلية؟
أحرص دائماً على شرح هذه الأدوات لمرضاي قبل كل إجراء، لأن المريض الذي يعرف ما سيجري يتعاون أفضل:
- القسطرة (Catheter): أنبوب مرن دقيق يُدخَل في وريد أو شريان أو قناة صفراوية لتوصيل الأدوية أو توجيه الأدوات نحو الهدف
- سلك التوجيه (Guidewire): سلك رفيع مرن يُوجَّه أولاً عبر الأوعية ثم تُمرَّر القسطرة فوقه للوصول بدقة إلى المنطقة المستهدفة
- الدعامة (Stent): أسطوانة شبكية معدنية قابلة للتمدد تُزرع داخل الوعاء أو القناة المتضيقة لإبقائها مفتوحة بصورة دائمة
- إبرة الخزعة: إبرة موجَّهة بالتصوير اللحظي لأخذ عينة نسيجية دقيقة من الأعضاء الداخلية
- مواد الانصمام (Embolic Agents): جسيمات أو ملفات معدنية تُحقن في الشريان المُغذّي للورم لقطع إمداده الدموي
- مسبار الاجتثاث الحراري (Ablation Probe): إبرة تُولّد حرارةً لتدمير الورم بالترددات الراديوية (RFA) أو الميكروويف (MWA)، أو برودةً شديدة للقضاء عليه بالتجميد (Cryoablation)
ما أنواع الأشعة التداخلية وتخصصاتها الفرعية؟
ينقسم التخصص إلى ثلاثة محاور رئيسية، لكل منها مجاله وأدواته:
أولاً: الأشعة التداخلية الوعائية
تُعالج كل ما يخص الشرايين والأوردة في الجسم دون الحاجة لفتحها جراحياً. تتضمن توسيع الشرايين المتضيقة بالبالون وزرع الدعامات، وإيقاف النزيف الداخلي بالانصمام، وعلاج دوالي الساقين والخصية بإغلاق الأوردة المتضخمة بالحرارة أو المواد المصلِّبة. وتشمل علاج تمدد الشريان الأبهري بالطُعم الداخلي (EVAR) وعلاج الجلطات الوريدية ووضع مصفاة الوريد الأجوف السفلي (IVC Filter) عند الحاجة.
ثانياً: الأشعة التداخلية غير الوعائية
تُعنى بالحالات التي لا صلة لها بالأوعية الدموية. وأبرزها الخزعات الموجهة من الكبد والرئة والكلية والثدي والعقد اللمفاوية. وتشمل أيضاً التصريف الصفراوي لفتح القنوات المسدودة، وتصريف الخراجات الداخلية، ووضع الدعامات في القنوات الصفراوية للحفاظ على مجرى العصارة في حالات الورم، والحقن الأسمنتي لفقرات الظهر الهشة (Vertebroplasty/Kyphoplasty).
ثالثاً: الأشعة التداخلية الورمية
هذا هو الميدان الذي شهد النمو الأسرع في السنوات الأخيرة، وأرى فيه يومياً نتائج تُحدث فارقاً حقيقياً. يتضمن الاجتثاث الحراري للأورام بالترددات الراديوية أو الميكروويف أو التجميد، والانصمام الكيميائي (TACE) الذي يُوصّل العلاج الكيميائي مباشرةً إلى ورم الكبد، والانصمام الإشعاعي (SIRT/Y-90) بكريات مشعة دقيقة تستهدف الورم من الداخل. ويشمل كذلك انصمام الشريان الرحمي (UAE) كبديل للجراحة في الأورام الليفية، وانصمام شريان البروستاتا (PAE) في حالات التضخم الحميد.
ما الأمراض التي تعالجها الأشعة التداخلية؟
في عيادتنا بجدة نستقبل يومياً مرضى من طيف واسع جداً من الأمراض. أُفصّل فيما يلي أبرز الحالات بما يكفي لفهم كيف يُمكن للأشعة التداخلية أن تُغيّر مسار العلاج:
1 — أورام الكبد
أورام الكبد تُمثّل النصيب الأكبر من عملنا اليومي. سرطان الخلايا الكبدية (HCC) الذي ينشأ غالباً على أرضية تليّف كبدي يُعدّ المؤشر الأكثر شيوعاً. الواقع أن 85% من هؤلاء المرضى لا يصلحون للاستئصال الجراحي بسبب ضعف وظيفة الكبد، لذا يُصبح التدخل التداخلي الخيار الوحيد المتاح.
للأورام متوسطة الحجم نستخدم الانصمام الكيميائي (TACE) الذي يقطع إمداد الورم الدموي ويُوصّل العلاج الكيميائي إليه مباشرةً بتركيز يفوق الجرعة الوريدية بمئات المرات. للأورام الصغيرة نلجأ للكي الحراري بالترددات الراديوية أو الميكروويف لتدمير الورم موضعياً بدقة. وللحالات المتقدمة أو مرضى التليّف الشديد يتوفر الانصمام الإشعاعي (SIRT/Y-90) بكريات مشعة تستهدف الورم من الداخل. النقائل الكبدية القادمة من سرطانات القولون والبنكرياس تُعالَج بنفس التقنيات.
2 — أورام الرئة والكلية
ليس كل ورم رئوي أو كلوي يستلزم استئصال جزء من العضو. الأورام الصغيرة أو تلك التي تكون الجراحة معها خطرة على مريض مسن أو ضعيف القلب نُعالجها بمسبار الاجتثاث الحراري عبر ثقب صغير في الجلد تحت توجيه الأشعة المقطعية. دراسات مقارنة متعددة أثبتت أن نتائج هذا الأسلوب في الأورام الكلوية أقل من 4 سم مماثلة لنتائج الاستئصال الجراحي.
3 — الأورام الليفية الرحمية وغدانية الرحم
الأورام الليفية الرحمية تُصيب نحو 30% من النساء في سن الإنجاب وتُسبّب نزيفاً مزمناً وألماً وضغطاً على الجهاز البولي. انصمام الشريان الرحمي (UAE) يُغلق الشرايين المُغذّية لهذه الأورام بجسيمات دقيقة فتتقلص وتتوقف أعراضها مع الحفاظ التام على الرحم والخصوبة.
غدانية الرحم (Adenomyosis) التي كانت لفترة طويلة تستلزم استئصال الرحم تُعالَج الآن بانصمام الشريان الرحمي بنفس المبدأ. متلازمة الازدحام الحوضي (PCS) التي تُسبّب ألم الحوض المزمن بسبب الدوالي الحوضية تُعالَج بانصمام الأوردة المصابة بصورة دائمة.
4 — تضخم البروستاتا الحميد
انصمام شريان البروستاتا (PAE) أحدث ثورة في علاج هذه الحالة الشائعة. الرجل الذي يُعاني من ضعف تدفق البول والاستيقاظ الليلي المتكرر كان يُحال للجراحة بشكل شبه تلقائي. الآن نُقلّص الغدة بقسطرة تُدخَل من الرسغ أو الأربية في إجراء لا يستغرق أكثر من ساعة، يعود بعده المريض للمنزل في نفس اليوم دون مخاطر الجراحة على الوظيفة الجنسية أو التحكم في البول.
5 — عقيدات الغدة الدرقية الحميدة
كثير من المرضى يصلون إلينا بعد أن أُخبروا بضرورة استئصال الغدة الدرقية بسبب عقيدات حميدة. في معظم هذه الحالات نُعالج العقيدة بالكي الحراري بالترددات الراديوية أو الميكروويف أو الليزر. إبرة واحدة، تخدير موضعي، 30 دقيقة، مغادرة في نفس اليوم، مع الحفاظ الكامل على وظائف الغدة. لا ندبة، لا تخدير كامل، ولا حاجة لعلاج هرموني مدى الحياة.
6 — دوالي الساقين ودوالي الخصية
دوالي الساقين ليست مجرد مشكلة مظهرية. التضخم المزمن يُؤدي إلى آلام مزمنة وقرحات لا تلتئم وجلطات وريدية. الأشعة التداخلية تُغلق الوريد الصافن المتوسع بالليزر أو الترددات الراديوية في جلسة واحدة تستغرق 30-45 دقيقة يمشي بعدها المريض ويغادر في نفس اليوم. دوالي الخصية التي تُسبّب الألم وقد تُؤثر على الخصوبة تُعالَج بانصمام الوريد المنوي الداخلي بدون أي شق جراحي.
7 — التضيقات الشريانية وأمراض الأوعية
تضيق الشرايين الطرفية في الساقين الذي يُؤدي لألم المشي وفي المراحل المتقدمة لغرغرينا تهدد الطرف نُعالجه بتوسيع الشريان بالبالون وزرع الدعامة. تضيق الشرايين الكلوية المسبِّب لارتفاع ضغط الدم المقاوم للأدوية له حل تداخلي مباشر وفعّال. تمدد الشريان الأبهري الذي كان يستلزم جراحة بطن كبرى يُعالَج الآن بطُعم داخلي (EVAR) يُدخَل من الأربية في إجراء لا يستلزم شقاً.
8 — الخزعات الموجهة بالتصوير
الخزعة الموجهة تُحسم التشخيص قبل أي خطوة علاجية. كبد أو رئة أو كلية أو عقدة لمفاوية أو ثدي، يمكن الوصول إلى أي منها بإبرة موجَّهة بالموجات فوق الصوتية أو الأشعة المقطعية لأخذ عينة نسيجية كافية للتحليل الكامل. هذا الإجراء يُغني عن الجراحة الاستكشافية في معظم الحالات ويُحدد بروتوكول العلاج الأنسب.
9 — الصفراء الانسدادية والنزيف الداخلي
انسداد القنوات الصفراوية سواء بحصوة أو بورم يُسبّب يرقاناً وعدوى خطيرة. نُصرّف الصفراء عبر أنبوب دقيق ونضع دعامة لإبقاء القناة مفتوحة دون جراحة. النزيف الداخلي الحاد سواء في الجهاز الهضمي أو بعد الولادة أو إثر صدمة نوقفه بالانصمام الشرياني الطارئ بسرعة وأمان يفوق الجراحة في أغلب الحالات.
10 — كسور الفقرات الهشة
كبار السن المصابون بهشاشة العظام يُعانون من كسور الفقرات التي تُسبّب آلاماً شديدة وتُقيّد الحركة. الحقن الأسمنتي للفقرة (Vertebroplasty/Kyphoplasty) يُعيد استقرار الفقرة ويُخفف الألم في جلسة لا تتجاوز 30 دقيقة تحت توجيه الأشعة المقطعية.
كيف تسير جلسة الأشعة التداخلية خطوةً بخطوة؟
أصف لكل مريض قبل الإجراء ما سيمر به بالتفصيل، لأن المريض الذي يعرف ما ينتظره يتعاون بشكل أفضل. هذه الخطوات:
- التقييم والتخطيط: مراجعة صور التصوير والتحاليل وتحديد التقنية الأنسب والمسار الأآمن
- تحضير المريض: الاستلقاء بالوضعية المناسبة وتعقيم منطقة الإجراء
- التخدير الموضعي: حقن مخدر موضعي في منطقة الدخول — الألم يقتصر على لحظة الحقن فقط
- الدخول: ثقب الجلد في الأربية أو الرسغ أو الموضع المناسب وإدخال الغمد العروقي
- التوجيه بالتصوير الآني: تحريك الأداة داخل الجسم تحت بصر كامل
- الإجراء العلاجي: التوسيع أو الانصمام أو الاجتثاث أو التصريف أو الخزعة
- التأكيد: تصوير فوري للتثبت من اكتمال العلاج
- الإغلاق والمراقبة: سحب الأدوات والضغط على موضع الدخول ثم مراقبة 1-4 ساعات قبل المغادرة
- المدة: 30-90 دقيقة للإجراء مع 1-4 ساعات مراقبة بعده
- التخدير: موضعي واعٍ في الغالب — التخدير الكامل نادراً ما يكون ضرورياً
الأشعة التداخلية مقابل الجراحة التقليدية
| الجراحة التقليدية | الأشعة التداخلية |
| شق جراحي كبير يتطلب خياطة | ثقب صغير بضعة ملليمترات — لا خياطة ولا ندبة |
| تخدير كامل ومخاطره على القلب والتنفس | تخدير موضعي واعٍ في الغالب |
| إقامة بالمستشفى من أيام إلى أسابيع | مغادرة في نفس اليوم أو اليوم التالي |
| تعافٍ من أسابيع إلى أشهر | العودة للنشاط خلال 1-3 أيام في معظم الحالات |
| ندبات جراحية مرئية دائمة | لا آثار مرئية على الجلد |
| مخاطر مرتفعة لدى كبار السن ومرضى القلب | خيار آمن لمن لا تصلح لهم الجراحة الكبرى |
| قوائم انتظار أطول في الغالب | إمكانية التدخل السريع |
| مضاعفات جراحية: نزيف وعدوى وجلطات | مضاعفات رئيسية أقل من 2% وفق إرشادات SIR |
متى تكون الأشعة التداخلية الخيار الأمثل؟ ومتى تبقى الجراحة الأفضل؟
هذا السؤال الجوهري أُجيب عنه مع كل مريض جديد بصراحة كاملة:
الحالات التي تكون فيها الأشعة التداخلية الخيار الأول
- المريض الذي لا يتحمل الجراحة: كبار السن ومرضى السكر والقلب وقصور الكلى — الأشعة التداخلية تفتح لهم باب علاج فعّال وآمن
- الورم الذي يتعذّر استئصاله جراحياً: لموقعه أو لضعف وظيفة الكبد أو لتعدد المواضع — الأشعة التداخلية تُصبح الخيار الرئيسي لا الإضافي
- الحالات التي يكون فيها الحفاظ على العضو أولوية: الأورام الليفية وتضخم البروستاتا وعقيدات الغدة الدرقية تُعالَج مع الإبقاء على العضو ووظيفته
- النزيف الداخلي الحاد: وقفه بالانصمام أسرع وأأمن من الجراحة في حالات كثيرة
- من لا يستطيع تحمّل فترة تعافٍ طويلة لالتزاماته
- الرفض المبدئي للجراحة: الأشعة التداخلية تُقدّم بديلاً موثّقاً
الحالات التي تبقى فيها الجراحة الخيار الأمثل
لا أُخفي على مرضائي حدود تخصصي. الجراحة تبقى الخيار الأول في:
- سرطان الغدة الدرقية الخبيث الذي يستلزم استئصالاً كاملاً
- التهاب الزائدة الدودية الحاد
- الأورام الكبيرة التي تستلزم إزالة واسعة لا يمكن تحقيقها بالتداخل
- الحالات التي تستلزم إعادة بناء هيكلية جراحية كبعض أمراض صمامات القلب
- كل ما يُوصي به الفريق الطبي متعدد التخصصات بالجراحة
أفضل نتيجة تُولد من تقييم مشترك يضم الجراح وطبيب الأورام وطبيب الأشعة التداخلية معاً.
ما هي أهم مميزات الأشعة التداخلية ؟
الفوائد التي أرى أثرها يومياً تتجاوز مجرد «تجنب الجراحة»:
- لا شق ولا ندبة — ثقب بضعة ملليمترات فقط لا يترك أثراً مرئياً
- تخدير موضعي واعٍ — يُلغي مخاطر التخدير الكامل التي تزداد مع التقدم في العمر وضعف القلب
- علاج يوم واحد — في معظم الحالات يغادر المريض في نفس يوم الإجراء
- تعافٍ خلال أيام — العودة للعمل والنشاط اليومي خلال 1-3 أيام في معظم الحالات
- دقة عالية — الطبيب يرى كل خطوة بالتصوير اللحظي مما يُقلص هامش الخطأ
- قابلية التكرار — يمكن تكرار الإجراء عند الحاجة بسهولة عكس الجراحة
- وصول إلى مناطق يتعذّر على الجراح الوصول إليها كالشرايين العميقة والمناطق القريبة من الأعصاب
ما حدود الأشعة التداخلية وعيوبها؟
الطب القائم على الثقة يتطلب الصدق، وهذا ما أحرص عليه دائماً:
- ليست الحل الشامل — بعض الحالات تحتاج جراحة لا بديل عنها، والتشخيص الدقيق هو الذي يُحدد المسار
- النتيجة مرتبطة بخبرة الطبيب — نفس الأداة في يدَي طبيبَين مختلفَي الخبرة تُعطي نتائج مختلفة تماماً
- التكلفة الأولية — قد يكون الإجراء أعلى تكلفةً مباشرةً أحياناً، لكن التكلفة الإجمالية تتساوى أو تقل مع قِصَر الإقامة وقلة المضاعفات
- الاحتمالات التقنية — في نسبة محدودة من الحالات قد لا يكتمل الإجراء ويُحتاج لتكراره أو للجراحة
- الإشعاع في بعض الإجراءات الفلوروسكوبية — يُدار بدقة وفق بروتوكولات الحماية الإشعاعية
من المرضي المرشحون للعلاج بالأشعة التداخلية؟
في عيادتنا بجدة ألاحظ أن بعض الفئات تستفيد استفادة استثنائية:
- كبار السن — التخدير الكامل والجراحة الكبرى تنطوي على مخاطر تزداد مع التقدم في العمر. الأشعة التداخلية تفتح أمامهم باب العلاج الفعّال بأمان مختلف
- مرضى القلب والسكر — مخاطر الجراحة لديهم مرتفعة. الأشعة التداخلية تُقلص هذه المخاطر بشكل ملموس مع الحفاظ على فاعلية العلاج
- مرضى تليّف الكبد — الاستئصال الجراحي لأورام الكبد خطر على معظمهم، والأشعة التداخلية تمنحهم فرصة علاجية حقيقية
- المرأة الراغبة في الحفاظ على الرحم — علاج الأورام الليفية مع الإبقاء على الرحم وإمكانية الإنجاب
- المرضى المحتاجون لتشخيص نسيجي — الخزعة الموجهة تُحسم التشخيص دون جراحة استكشافية
- حالات النزيف الطارئ — الانصمام الشرياني أحياناً ينقذ حياةً لا تحتمل وقت الجراحة
لماذا يختار المرضى The VIR Clinic للأشعة التداخلية في جدة؟
النتيجة في الأشعة التداخلية ترتبط ارتباطاً مباشراً بخبرة الطبيب وجودة التصوير المتاح، وهذا ما ميّز عيادة The VIR Clinic في جدة:
- نخبة من أفضل الاستشاريين المتخصصين في الأشعة التداخلية والتشخيصية والأوعية الدموية يجمعون خبرة التصوير الدقيق مع التدخل العلاجي
- منظومة تصوير متكاملة تشمل الموجات فوق الصوتية عالية الدقة والأشعة المقطعية والأشعة الفلوروسكوبية داخل العيادة
- خدمات تداخلية شاملة من الخزعة الموجهة وصولاً لعلاج الأورام والأوعية والأمراض الجهازية تحت سقف واحد
- إجراءات خارجية في الغالب — لا إقامة، لا تخدير كامل
نصائح لكل من يفكر في الأشعة التداخلية
- اطلب رأياً ثانياً قبل أي جراحة كبرى — كثيراً ما يتضح أن هناك بديلاً تداخلياً أسلم وأسرع
- لا تبدأ العلاج قبل التشخيص اليقيني — صورة التصوير تُرشّح والخزعة الموجهة تُحسم
- اسأل عن خبرة الطبيب في الإجراء الذي تحتاجه تحديداً — الأداة في يد الخبير مختلفة تماماً
- الأشعة التداخلية تعمل أفضل ضمن فريق طبي متكامل — احرص على التنسيق بين جميع أطبائك
- لا تؤجّل — التأخير يُضيّق الخيارات المتاحة، وكلما كان التدخل مبكراً كانت الفرصة أوسع
الأسئلة الشائعة حول الأشعة التداخلية
هل الأشعة التداخلية مؤلمة؟
تُجرى معظم الإجراءات تحت التخدير الموضعي الواعي. الوخز الوحيد هو لحظة حقن التخدير في الجلد، وبعدها لا يشعر المريض بألم حقيقي بل بضغط خفيف. بعد الإجراء قد يظهر إزعاج خفيف يستجيب للمسكنات خلال 24-48 ساعة.
هل الأشعة التداخلية آمنة؟
نعم. معدل مضاعفاتها الرئيسية أقل من 2% في معظم الإجراءات في المراكز المتخصصة وفق إرشادات الجمعية الدولية للأشعة التداخلية (SIR). وهي مناسبة بوجه خاص لمن لا يتحملون الجراحة التقليدية.
ما الفرق بين القسطرة القلبية والأشعة التداخلية؟
القسطرة القلبية يُجريها طبيب القلب التداخلي حصراً لعلاج الشرايين التاجية. طبيب الأشعة التداخلية يعمل في كل أوردة وشرايين الجسم الأخرى إضافةً لإجراءات الخزعة والاجتثاث والتصريفات. التخصصان متكاملان لا متنافسان.
كم تستغرق إجراءات الأشعة التداخلية؟
الخزعة الموجهة من 15 إلى 30 دقيقة، والقسطرة الشريانية من 30 إلى 60 دقيقة، والاجتثاث الحراري من 30 إلى 60 دقيقة. يُضاف لذلك 1-4 ساعات مراقبة قبل المغادرة.
هل تحتاج الأشعة التداخلية إلى إقامة؟
في الغالب لا. معظم الإجراءات يومية يغادر بعدها المريض في نفس اليوم أو اليوم التالي. الحالات ذات الأمراض المصاحبة الشديدة قد تستلزم مراقبة ليلة واحدة.